Hoy en día, el dolor de espalda es la segunda razón más común por la que los pacientes buscan atención médica. Según los Institutos Nacionales de Salud de Estados Unidos, una de cada cinco personas de mediana edad sufre de dolor. Al mismo tiempo, la incidencia de la enfermedad solo aumenta con la edad. En la práctica médica, el dolor (dorsalgia) se considera una patología interdisciplinaria, porque hay un síntoma en la clínica de enfermedades neurológicas y somáticas.
Al mismo tiempo, la incidencia de la enfermedad solo aumenta con la edad. En la práctica médica, el dolor (dorsalgia) se considera una patología interdisciplinaria, porque hay un síntoma en la clínica de enfermedades neurológicas y somáticas.
¿Cuál es la causa del dolor de espalda?
El dolor en la espalda en el 90% de los casos ocurre con enfermedades de la columna (dolor vertebral). En otros casos, la causa puede ser patologías de órganos internos, médula espinal, etc. (dolor no vertebral).
Por lo tanto, el grupo vertebrogénico incluye:
- hernia intervertebral;
- sacra- o lumbarización;
- espondilosis;
- osteoporosis;
- procesos tumorales de las vértebras;
- trauma (fracturas vertebrales, espondilolistesis).
El grupo no vertebral incluye:
- dolor psicógeno;
- fibromialgia;
- patología de órganos internos (infarto, neumotórax, pancreatitis, urolitiasis, etc. );
- formaciones tumorales (neurinomas) y metástasis;
- absceso epidural;
- siringomielia.
Síntomas
La naturaleza del dolor de espalda, su fuerza y duración varían según la patología subyacente.
- Hernia intervertebral.Aparece una protuberancia herniaria entre las vértebras con el desarrollo de osteocondrosis. En este caso, el dolor puede ser agudo o doloroso y ser de naturaleza local (según el nivel del disco afectado). El dolor a menudo se extiende a las extremidades, acompañado de entumecimiento y hormigueo. En casos avanzados (cuando el saco herniario comprime las raíces nerviosas), pueden aparecer alteraciones de las esferas sensitiva y motora de brazos o piernas. En raras ocasiones, hay violaciones de la micción, la defecación y la función sexual (con daño a la columna pélvica).
- Sacra o lumbarización.La sacralización es una anomalía congénita asociada con la fusión de la última vértebra lumbar con el sacro. En este caso, el defecto opuesto es la lumbarización, cuando la primera vértebra del sacro se separa y se convierte en una vértebra lumbar adicional. Por lo general, las patologías son asintomáticas, pero la clínica es provocada por una actividad física excesiva o por levantar objetos pesados. En tales casos, hay un dolor lumbar en la región del sacro, que aumenta con el movimiento y se extiende a las extremidades inferiores. La patología también se caracteriza por el hecho de que ocurre a una edad temprana (generalmente entre los 20 y los 25 años).
- Espondilosis.La espondilosis (a diferencia de la dolencia anterior) ocurre principalmente en los ancianos. La enfermedad se desarrolla como resultado de cambios seniles en la columna vertebral: su "desgaste". La patología se acompaña del crecimiento de tejido óseo en forma de osteofitos, que puede conducir a la fusión completa de las vértebras. Este último es peligroso con lesiones de haces neurovasculares, músculos y órganos circundantes. La enfermedad se acompaña de un dolor crónico que empeora hacia el final del día. A veces, el síndrome de dolor se manifiesta no solo en movimiento, sino también en reposo, lo que provoca insomnio. Con una enfermedad no controlada, hay casos frecuentes de inmovilización de las articulaciones vertebrales, así como pellizco de las fibras nerviosas con el desarrollo de trastornos neurológicos característicos.
- Osteoporosis.La osteoporosis es un trastorno metabólico, durante el cual los procesos de destrucción ósea prevalecen sobre la formación de hueso. El cuadro clínico de la enfermedad es escaso: habitualmente el proceso patológico es asintomático y se detecta por casualidad (con rayos X). Sin embargo, en las últimas etapas de la enfermedad, aparecen dolores sordos, así como la curvatura de la postura.
- Procesos tumorales de las vértebras.Los tumores vertebrales a menudo son asintomáticos hasta que crecen lo suficiente como para comprimir las fibras nerviosas. En tales casos, se produce dolor de espalda crónico (generalmente en la parte inferior de la columna), que puede extenderse a los muslos y la parte inferior de las piernas. Tarde o temprano, el crecimiento tumoral conduce a la compresión de las raíces nerviosas, que se manifiesta por trastornos neurológicos: pérdida de sensibilidad y movimiento en las extremidades.
- Lesiones.Una causa común de dolor agudo, movilidad limitada y síntomas neurológicos son las lesiones de la columna vertebral: fracturas, hematomas, dislocaciones / subluxaciones, así como "deslizamiento" de las vértebras debido a daños en el aparato ligamentoso: espondilolistesis. Por lo general, los pacientes notan un dolor agudo y difuso en la espalda, la presencia de hemorragias ("hematomas"), hinchazón local y restricción del movimiento.
- Dolor psicógeno.Una visión similar ocurre en el contexto de una salud plena después de un arrebato emocional o una situación estresante. Los pacientes describen el dolor de diferentes maneras, que solo está limitado por la imaginación del paciente. A veces hay un llamado. "Comportamiento doloroso" cuando las personas, manteniendo la movilidad, tienden a utilizar soportes auxiliares: muletas, bastones e incluso sillas de ruedas.
- Fibromialgia.El síndrome de dolor en la fibromialgia es extremadamente similar al del dolor psicógeno. Al mismo tiempo, el dolor también es provocado por el estrés, el clima y la sobrecarga emocional. Sin embargo, una diferencia importante es que el dolor debe observarse durante más de tres meses, acompañado de sensibilidad local en puntos característicos (el lugar de inserción de los músculos occipitales, la parte media de los músculos trapecios, etc. ). Además, el diagnóstico requiere la exclusión completa de todo tipo de enfermedades somáticas.
- Patologías de los órganos internos.El dolor de espalda a menudo puede aparecer con enfermedades de varios órganos del cuerpo. Entonces, con un ataque cardíaco, el síndrome de dolor se localiza detrás del esternón, extendiéndose debajo de la escápula y el brazo izquierdo, así como en la columna vertebral. Con el neumotórax (acumulación de aire debajo del revestimiento de los pulmones), se produce un dolor torácico agudo que se irradia a la columna vertebral. Surge un complejo de síntomas en el contexto de dificultad para respirar y cianosis de la cara. En la pancreatitis (inflamación del páncreas), el síndrome de dolor tiene un carácter diferente, surge en la parte superior del abdomen en forma de "cinturón", cubriendo los costados y la espalda. Aparece dolor de espalda junto con vómitos e indigestión. Una complicación de la urolitiasis es el cólico renal, un síndrome de dolor paroxístico agudo. Por lo general, el dolor es tan intenso que hace que los pacientes se inclinen en busca de alivio. En el contexto de un ataque, la orina se vuelve roja sucia debido a las impurezas de la sangre.
- Procesos tumorales.Un neurinoma es un tumor de la vaina nerviosa. Cuando las raíces de la médula espinal se ven afectadas, suele aparecer dolor de espalda, así como pérdida de sensibilidad y actividad motora por debajo del nivel de la lesión. También vale la pena señalar que este proceso tumoral suele ser benigno. Sin embargo, un cuadro clínico similar puede ser causado por metástasis de cáncer de mama, próstata, pulmón, riñón, etc.
- Absceso epidural.Un absceso epidural es una acumulación de pus debajo del revestimiento duro de la médula espinal. La enfermedad se acompaña de síndrome de dolor agudo, que se complementa con trastornos neurológicos: a menudo aparecen paresia (disminución de la fuerza muscular), pérdida de sensibilidad, trastornos pélvicos, etc. Se produce un proceso purulento en el contexto de infecciones, heridas, inmunodeficiencia o como una complicación de la punción lumbar (o anestesia epidural).
- Siringomielia.La siringomielia es una patología del sistema nervioso, durante la cual aparecen caries en la médula espinal. Lesiones, tumores, compresión del cerebro, etc. provocan la enfermedad En las etapas iniciales, hay un ligero dolor en la columna, que no trae molestias. Luego hay pérdida de peso, debilidad muscular, se pierde la sensibilidad al dolor, no hay sudoración y los huesos se vuelven frágiles. A menudo hay lesiones en las articulaciones, el esqueleto óseo (quemaduras, fracturas, cortes), sin embargo, debido a la falta de sensibilidad al dolor, pasan imperceptiblemente.
Diagnóstico
Como diagnóstico, se requiere una encuesta cualitativa y un examen físico del paciente mediante palpación (sentimiento), percusión (percusión) y auscultación (escucha). Para algunas patologías, es necesario realizar análisis de sangre de laboratorio (ataque cardíaco, pancreatitis, procesos tumorales).
Para visualizar tejidos blandos y órganos internos, necesitará métodos de diagnóstico instrumentales: ultrasonido o resonancia magnética. Mientras que la radiografía y la tomografía computarizada se utilizan para el examen directo del esqueleto.
En algunos casos, pueden ser necesarias técnicas menos comunes: gammagrafía ósea, electromiografía, etc.
Tratamiento del dolor de espalda
Para aliviar el dolor de espalda agudo, aplique hielo (durante 20 minutos cada 4 horas), excluya la actividad física, inmovilizando la columna si es posible. Si el dolor es insoportable, se pueden tomar analgésicos. Sin embargo, vale la pena recordar que los anestésicos "lubrican" la clínica de la enfermedad. Posteriormente, esto puede complicar el diagnóstico de la enfermedad. Solo el médico tratante puede recetar medicamentos.
Hernia de disco
El principal tratamiento farmacológico se basa en el uso de antiinflamatorios (Diclofenac, Ibuprofeno) y analgésicos (Ketorolac). En algunos casos, puede ser necesaria la extirpación quirúrgica de la hernia intervertebral, así como la endoprótesis del disco intervertebral.
Sacra o lumbarización
Cuando se presenta dolor, se prescriben bloqueos con anestésicos, así como fisioterapia (aplicaciones de parafina, electroforesis, etc. ). Con la ineficacia del tratamiento conservador, están indicadas las operaciones reconstructivas.
Espondilosis
Los medicamentos antiinflamatorios (meloxicam, indometacina), así como la fisioterapia (ultrasonido, electroforesis) se utilizan para eliminar el síndrome de inflamación y dolor.
Osteoporosis
El tratamiento de la osteoporosis comienza con una dieta rica en calcio y vitamina D.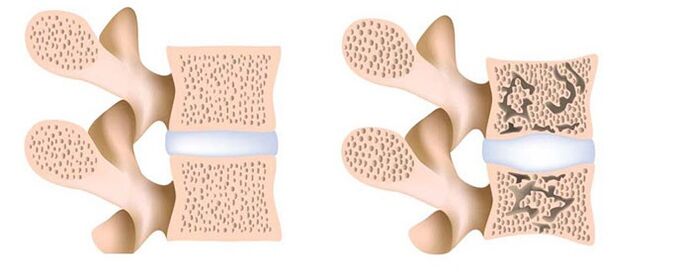 Quizás el nombramiento de estas sustancias en forma de drogas. En algunos casos, se utiliza la terapia hormonal con estrógenos, calcitonina y hormonas paratiroideas.
Quizás el nombramiento de estas sustancias en forma de drogas. En algunos casos, se utiliza la terapia hormonal con estrógenos, calcitonina y hormonas paratiroideas.
Procesos tumorales
El tratamiento de las enfermedades tumorales consiste en quimioterapia y cirugía. En este caso, la cantidad de asistencia depende del caso clínico específico.
Lesión
En caso de lesiones leves, se prescribe un régimen suave y calentamiento. En algunas situaciones, se requiere reducción o tracción esquelética. Cuando aparecen síntomas neurológicos, se realizan operaciones con fijación de fragmentos óseos.
Dolor psicógeno
La ayuda con el dolor psicógeno consiste en una psicoterapia compleja, además de tomar antidepresivos (fluoxetina, sertralina).
Fibromialgia
Dado que aún se desconocen las causas de la enfermedad, se prescribe terapia sintomática: antidepresivos (paroxetina, amitriptilina), anticonvulsivos (pregabalina), hipnóticos (zopiclona) o tranquilizantes (diazepam). La auto-sintonía para el pensamiento positivo, evitar situaciones estresantes y estar en un clima cálido y seco también son importantes.
Patologías de órganos internos
Cada una de las posibles patologías internas requiere tácticas de tratamiento individuales. La atención de emergencia para un ataque cardíaco es tomar nitroglicerina (una tableta cada 5 minutos hasta que llegue la ambulancia); con pancreatitis: frío, hambre y descanso; con neumotórax: un apósito sellado (oclusivo) en el caso de una herida abierta del pulmón; con cólico renal: antiespasmódicos (drotaverina, metamizol sódico) y calentamiento.
Absceso epidural
El tratamiento consiste en una cirugía urgente para normalizar la presión en el canal espinal y drenar las meninges. La terapia con antibióticos (amoxicilina, cefotaxima) apoya la intervención quirúrgica.
Siringomielia
Por lo general, se aconseja a los pacientes que protejan su piel de cortes y quemaduras (estas últimas suelen ocurrir porque los pacientes pierden la sensibilidad y no sienten el trauma). También se recetan analgésicos, antidepresivos (fluoxetina) y antipsicóticos (clorpromazina). En algunos casos, es posible una intervención quirúrgica para revisar las cavidades formadas de la médula espinal.
Prevención de espalda
Para la prevención del dolor de espalda, es necesario prevenir la aparición de cada una de las patologías mencionadas anteriormente. Para hacer esto, necesita:

- Normalizar el estilo de vida: reducir el peso corporal a la normalidad; realizar una dieta correcta rica en oligoelementos y vitaminas; Asegurar una actividad física adecuada sin sobreesfuerzos.
- Abandone los malos hábitos: fumar y consumir alcohol.
- Correcta postura de curvatura (escoliosis, lordosis) y patologías ortopédicas (pie plano, pie zambo, etc. ).
- Diagnostique y trate oportunamente enfermedades concomitantes del sistema musculoesquelético o de los órganos internos.
- Prevenga o trate adecuadamente las lesiones de la columna vertebral.
- Evite los arrebatos emocionales y las situaciones estresantes.
Vale la pena recordar que el dolor de espalda no es una patología aislada, sino un síntoma de una enfermedad. La dolencia principal puede ser extremadamente grave y, si no se trata, provocar una discapacidad e incluso la muerte del paciente.

































